Grâce aux mesures décisives et efficaces prises, la Chine a maîtrisé l'épidémie, la vie a repris son cours normal et l'économie fonctionne à nouveau normalement. Cependant, l'épidémie se poursuit dans le monde entier et les mesures de prévention et de contrôle doivent être normalisées. La conception et la mise en œuvre des systèmes de climatisation en Chine après l'épidémie ont suscité une réflexion, et la discussion ci-dessous, portant sur différents points de vue et mesures, contribuera à la normalisation de la prévention des épidémies à l'avenir.
Étant donné que le contrôle environnemental de la prévention et du contrôle des épidémies diffère de celui des climatiseurs de confort dans les bâtiments civils non médicaux, cet article n'aborde pas systématiquement les contre-mesures à prendre concernant les systèmes de climatisation en période post-épidémique, mais vise à soulever certaines préoccupations quant à l'objectif de ces contre-mesures, ainsi qu'à rappeler les objectifs de prévention et de contrôle des systèmes de climatisation en période post-épidémique.
- Le bonpositionnementà la propagation du nouveau coronavirus
LeDdiagnostic etTtraitement deNromanCcoronavirusPpneumonieLa version d'essai n° 8, publiée le 19 août 2020, indique clairement que le nouveau coronavirus se propage principalement par les gouttelettes respiratoires et par contact étroit, ainsi que par contact avec des objets contaminés. Une exposition prolongée dans un environnement relativement clos présentant de fortes concentrations d'aérosols peut également entraîner une transmission par aérosol. « Étant donné que le nouveau coronavirus peut être isolé dans les selles et l'urine, il convient d'être vigilant afin d'éviter toute contamination de l'environnement et toute transmission par contact ou par aérosol. » Ces informations nous aident à identifier correctement le mode de transmission de la COVID-19. Ce constat est également corroboré par le grand nombre de cas d'infection recensés durant l'épidémie. Le port du masque, la distanciation sociale et le lavage fréquent des mains sont reconnus comme les mesures les plus efficaces pour prévenir et contrôler l'épidémie.
Normalement, si le virus se transmet et se diffuse efficacement par voie aérienne, il serait dispersé en continu sous l'effet des courants d'air, tout en étant dilué. La concentration virale diminuerait alors progressivement, et seule une faible dose de bactéries pourrait être transmise par voie aérienne. De plus, les particules dispersées contenant des bactéries et en suspension dans l'air verraient leur vitalité s'affaiblir rapidement sous l'effet de la chaleur, de l'humidité et des rayons UV, à moins qu'elles ne possèdent une vitalité extrêmement élevée (ou qu'elles puissent survivre longtemps dans l'air). À ce jour, aucune preuve n'indique que le COVID-19 présente ces deux caractéristiques. On peut seulement affirmer que le COVID-19 a une faible probabilité de se transmettre par voie aérienne, et ce, de manière limitée. La possibilité d'une infection par voie aérienne est très faible. L'OMS estime toujours que les aérosols de SARS-CoV-2 peuvent se propager dans des environnements clos ou sans ventilation, mais que ce n'est pas le mode de transmission principal, malgré la publication, le 6 juillet, d'une lettre ouverte signée par 239 chercheurs de 32 pays dans le Journal of Clinical Infectious Diseases (Oxford University Journal).
Étant donné que la dose infectieuse présente dans l'air est insuffisante pour la transmission et que les gouttelettes ne peuvent rester en suspension assez longtemps pour se propager sur une longue distance, plusieurs épisodes de super-transmission survenus lors de l'épidémie et mentionnés dans la lettre ouverte restent inexpliqués. C'est pourquoi nous proposons l'hypothèse d'une transmission par nuages d'aérosols. Un nuage d'aérosols est un écoulement diphasique vapeur-liquide, invisible à l'œil nu.
L'état des nuages d'aérosols peut faire flotter des gouttelettes contenant des particules virales, qui seront ensuite transportées par les courants d'air. Le chemin et la direction de leur transmission sont alors très clairs.
Les nuages d'aérosols peuvent concentrer les particules virales, rendant leur diffusion et leur transmission difficiles, et leur durée de vie prolongée. Il est donc facile pour un grand nombre de virus de s'accumuler localement et de maintenir une dose infectieuse pendant une période prolongée et sur de longues distances. La formation de ces nuages d'aérosols est considérée comme liée à des facteurs tels que les espaces clos, une mauvaise ventilation, une forte densité de population, une humidité élevée (Fig. 1) et la taille des gouttelettes. L'hypothèse des nuages d'aérosols permet ainsi d'expliquer ces épisodes de super-transmission. Des hypothèses similaires se retrouvent dans des documents étrangers (Fig. 3), bien que les définitions et les explications diffèrent. Des facteurs environnementaux tels que la température, l'humidité et la pollution peuvent affecter la capacité de survie du virus de la COVID-19 en endommageant ses protéines de surface et sa membrane lipidique. La théorie actuelle suggère que sa stabilité est accrue à une humidité relative élevée (≥ 80 %) (Fig. 1).
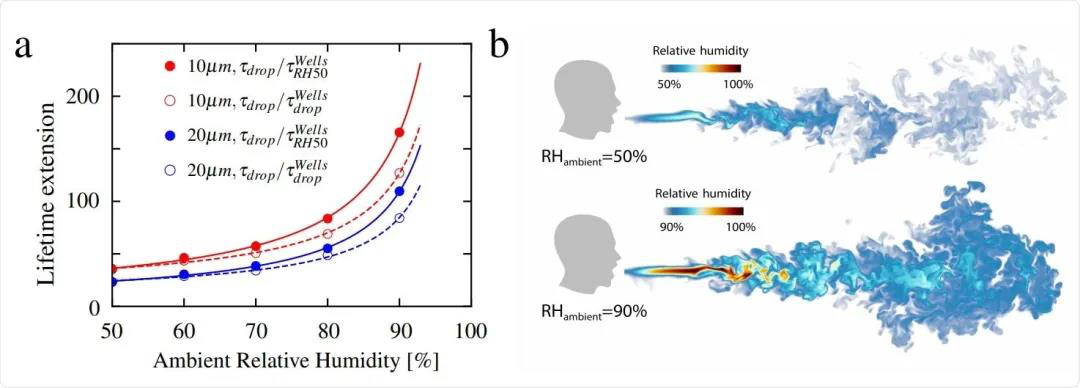
Fig.1 La relation entre la durée de vie des gouttelettes virales et le diamètre des particules et l'humidité relative.
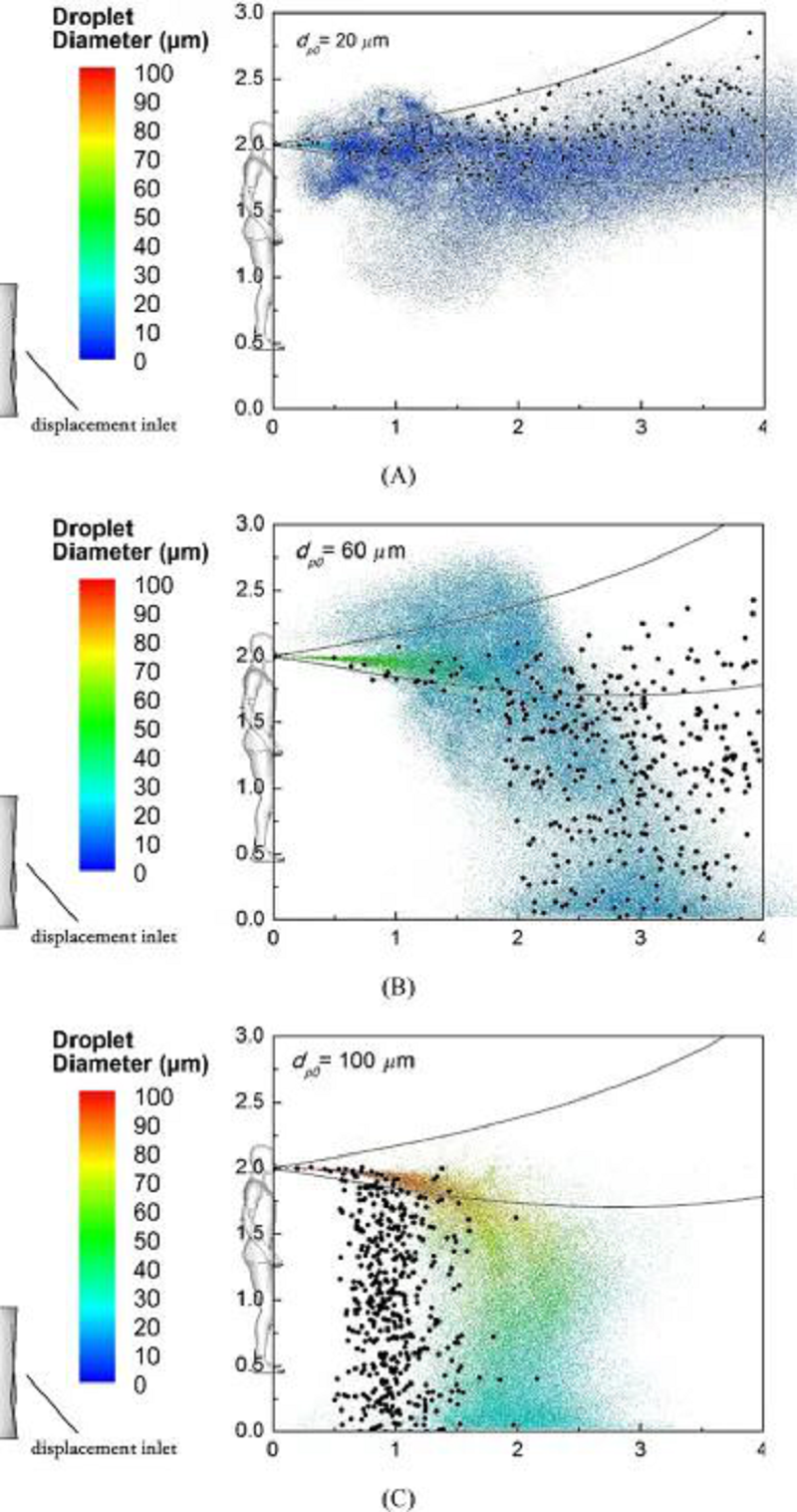
Fig. 2 Diamètres des gouttelettes et leur plage de transmission
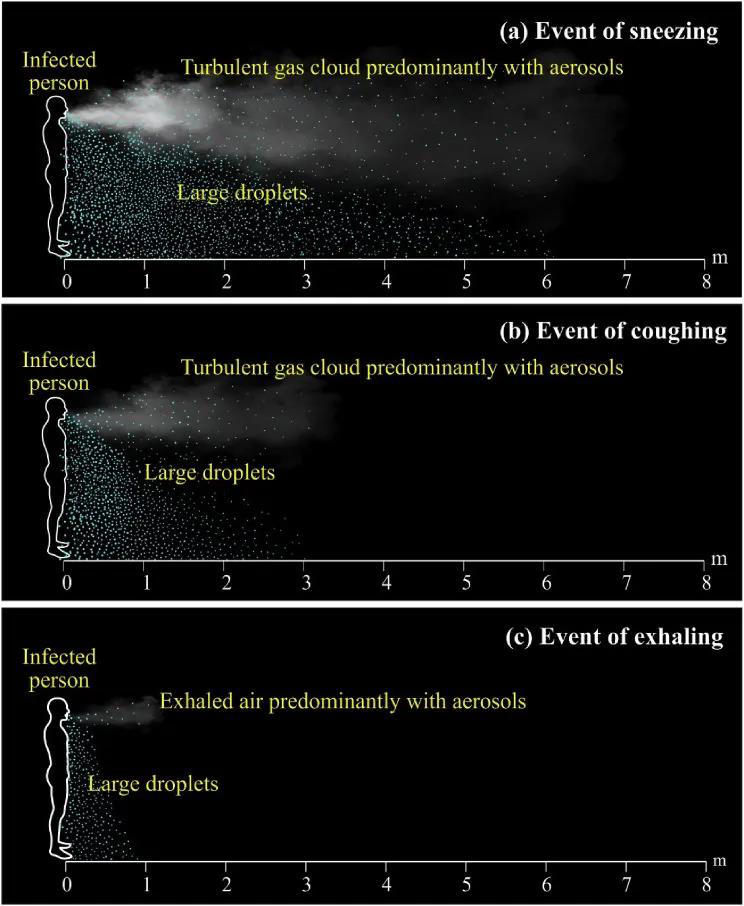
Fig. 3 Éternuements, toux, expiration et leur distance de transmission
2. Contre-mesures de l'air-système de conditionnement dans le post-période épidémique
Étant donné que les méthodes de prévention et de contrôle des agents pathogènes, ainsi que les exigences et les mesures de contrôle de l'environnement intérieur en période d'épidémie, diffèrent de celles des climatiseurs de confort, les méthodes de contrôle des agents pathogènes ne peuvent être comprises sur la base d'un raisonnement logique et du bon sens.
2.1 Priorité au contrôle de la transmission des aérosols aux nuages
Le contrôle de la propagation de la COVID-19 dans l'air intérieur ne consiste pas tant à contrôler la transmission par aérosols.
Les résultats montrent que le nuage d'aérosol présente de bonnes performances de suivi des courants d'air, une voie de transmission étroite et une direction claire.
Contrairement à la transmission par voie aérienne, qui permet une large propagation dans tout l'espace, les aérosols se déplacent avec l'air jusqu'aux voies respiratoires des personnes vulnérables (Fig. 4). Ils peuvent alors être inhalés et provoquer une infection, même en respectant une distance sociale suffisante. L'incertitude liée à la transmission par aérosols révèle le caractère aléatoire de la contamination, ce qui remet en question les théories traditionnelles en matière de ventilation, de prévention et de contrôle des infections, telles que la distance sociale, les protections individuelles, la durée d'exposition, le risque ou la probabilité d'infection.
Fig. 4 Simulation de la transmission des aérosols par les nuages
Du point de vue du contrôle de la transmission des nuages d'aérosols, il existe trois méthodes :
1) Éviter la formation de nuages d'aérosols est la méthode la plus fondamentale, réduire leur apparition (par exemple en portant des masques, en contrôlant la densité du personnel, en faisant se déposer rapidement les gouttelettes grâce à la circulation d'air intérieure) et maintenir une bonne ventilation intérieure (diluant la pollution intérieure et évitant l'accumulation d'humidité intérieure).
2) Une fois le nuage d'aérosols formé, l'incertitude quant à la transmission et le caractère aléatoire de l'infection semblent incontrôlables. En réalité, le moyen le plus simple de bloquer la transmission par nuage d'aérosols est d'éviter les courants d'air horizontaux à l'intérieur des bâtiments et de forcer le nuage à se déposer rapidement puis à être évacué par la sortie d'air inférieure (reprise d'air) grâce à la ventilation.
3) Le moyen le plus simple d'éliminer la transmission des aérosols est de les disperser par une force extérieure. Le flux d'air de la ventilation perturbe et disperse continuellement les aérosols ; une fois les particules infectieuses dispersées et leur concentration réduite, la transmission est impossible. Bien sûr, abaisser le taux d'humidité intérieure à 40-50 % est également une méthode de contrôle, mais elle est énergivore.
2.2 Priorité à la prévention et au contrôle des agents pathogènes
L'idée de prévenir et de contrôler les agents pathogènes pendant une épidémie s'apparente au contrôle environnemental appliqué aux traitements pharmaceutiques et médicaux. Cependant, elle diffère des technologies de désinfection : il s'agit d'une mesure de prévention contre le coronavirus dans les espaces climatisés. Nous nous appuierons d'abord sur les concepts de contrôle pharmaceutique et médical pour expliquer la différence avec les systèmes de climatisation.
| Méthode de contrôle de la climatisation | méthode de contrôle des agents pathogènes | |
| Méthode de contrôle | Contrôle des paramètres (température/humidité/concentration de polluants) | Contrôle des risques (diminution des risques de pollution/d'infection) |
| Points de contrôle | Dilution de l'ensemble de la chambre, concentrez-vous sur la concentration moyenne de toute la pièce | Contrôle des points clés (viser la voie d'infection, comme les voies respiratoires) |
| Distribution du flux d'air | Plusieurs distributions de flux d'air sont autorisées. | L'air étant insufflé par le haut et renvoyé par le bas, les bactéries se sont déposées et ont été éliminées. |
| Délai d'exposition | Aucune demande | Réduisez le temps d'exposition |
| Contrôle | Contrôle des valeurs (précision du contrôle de la température et de l'humidité) | Contrôle de l'ampleur (dose infectieuse, et non différence numérique) |
| Réglage et contrôle | Contrôle de réglage du délai (réglage après détection de l'écart de température et d'humidité) | Définition préalable des limites (pré-réglementation, par exemple limite d'avertissement, limite de rectification des écarts et limite d'action pour les produits pharmaceutiques) |
| air frais | L'air frais transporte la majeure partie de la chaleur, de l'humidité et de la poussière ; on utilise généralement un volume d'air frais minimal, mais un volume d'air frais variable peut être utilisé lors des transitions saisonnières dans une optique d'économie d'énergie. | L'air frais ne contient pas d'agents pathogènes ; il est pur et favorise la lutte contre les épidémies. Plus il y a d'air frais, mieux c'est. La différence de pression constante devrait modifier le volume d'air frais, tandis que la différence de pression entre l'intérieur et l'extérieur reste inchangée. |
| Filtration | Accordez de l'importance à la filtration de l'air frais | Portez une attention particulière à l'efficacité de la filtration de l'air d'alimentation. |
| Temps de rectification pour l'écart | Aucune demande | Accorder une importance particulière au temps d'auto-purification de la pollution dynamique (temps de rectification de l'écart). |
| Air d'alimentation | Autoriser un débit d'air variable, une ventilation à la demande et une ventilation intermittente. | Adopte généralement le volume d'air nominal |
| Configurer l'appareil | exigences générales | Redondance élevée |
| Contrôle de la différence de pression | exigences générales | Contrôler le gradient de pression ordonné entre les différentes régions |
| exigences personnelles | Aucune demande | Accordez de l'importance à la protection personnelle et renforcez votre immunité. |
Fig. 1 Différences entre les idées de prévention et de contrôle des agents pathogènes et celle de la ventilation des climatiseurs.
Après l'épidémie, le port du masque, la distanciation sociale et le lavage des mains, trois mesures de prévention et de contrôle efficaces, ne seront plus obligatoires. Toutefois, la limitation de la densité de population reste une priorité. L'objectif des systèmes de climatisation après l'épidémie est de prévenir la propagation du coronavirus. Les différentes méthodes de contrôle sont présentées dans le tableau 1. Au-delà des hypothèses logiques ou du bon sens concernant les mesures de prévention à appliquer aux systèmes de climatisation, quels sont les points à prendre en compte ? Certaines mesures peuvent être intégrées au système de climatisation pour un confort optimal, tandis que d'autres ne doivent servir que de solution de secours. Voici quelques exemples :
1) Contrôle global ou contrôle des points clés
Les spécialistes de la climatisation ont l'habitude d'appréhender la situation dans son ensemble, en contrôlant par exemple la température, l'humidité et la concentration de dioxyde de carbone dans tout l'espace. À l'inverse, les spécialistes de la prévention des infections se concentrent sur les détails et les points clés, en coupant court à la propagation de l'infection en fonction des caractéristiques de sa source. Même la configuration des conduits d'insufflation et de reprise d'air mérite une attention particulière. De nombreux cas ont démontré que le succès ou l'échec d'une stratégie de prévention des infections dépend des détails. Les détails sont des pièges.
2) Dilution en chambre entière ou sédimentation in situ
Le principal polluant des climatiseurs est le CO2. Présents partout dans une pièce, chacun peut en produire, ce qui constitue une source de contamination diffuse. Les bactéries présentes à l'intérieur des bâtiments sont généralement exhalées par les personnes infectées et se propagent sur une courte distance ; il s'agit d'une source de contamination ponctuelle. Par conséquent, les mesures de contrôle ne peuvent pas consister à diluer l'air de toute la pièce avec de l'air frais pour limiter la contamination ponctuelle, comme c'est le cas pour le contrôle du CO2. De même, le volume d'air frais ne peut être contrôlé par un capteur de CO2. Les gouttelettes exhalées par les personnes atteintes de coronavirus peuvent infecter directement les personnes à proximité, sans attendre d'être diluées. Une fois exhalé, le pathogène doit se déposer rapidement sur place pour éviter la transmission. La décantation sur place est le moyen le plus efficace de réduire l'exposition. Contrôler la contamination ponctuelle en augmentant considérablement le volume d'air intérieur pour le diluer entraîne non seulement une forte consommation d'énergie, mais s'avère également peu efficace.
3) Stérilisation ou filtration
Nous savons tous que l'air frais ne transporte pas d'agents pathogènes et que la filtration de l'air frais a pour principal objectif l'élimination des poussières. Si des agents pathogènes sont présents dans la pièce, le filtre à air de reprise doit empêcher leur entrée dans le système. Cependant, la résistance des filtres HEPA est très élevée, ce qui rend leur utilisation difficile, voire impossible, dans les bâtiments résidentiels. En raison de l'espace intérieur limité, les gouttelettes expirées ne peuvent pas s'évaporer rapidement en fines particules liquides, et la filtration de l'air de reprise vise principalement à éliminer les gouttelettes de plus grande taille. Notre objectif étant d'empêcher l'accumulation d'agents pathogènes dans l'espace, l'efficacité de stérilisation et la résistance du filtre doivent être prises en compte lors du choix des filtres à air de reprise.
L’article 7.1.11 du code GB 51039-2014 relatif à la conception des bâtiments d’hôpitaux généraux indique :
La sortie d'air de retour du système de climatisation central et du ventilo-convecteur doit être équipée d'un système de filtration avec une résistance initiale inférieure à 50 Pa, un taux de passage initial des micro-organismes inférieur à 10 % et un taux de passage des particules pondérées en une seule fois ne doit pas dépasser 5 %.
C’est la même raison pour laquelle l’ASHRAE recommande le filtre MERV13 pour l’air de retour. En effet, les filtres ne se contentent pas de retenir certaines particules en suspension dans l’air, ils dispersent également les aérosols, empêchant ainsi leur présence dans les systèmes.
4) Système de climatisation centralisé préventif ou système de climatisation décentralisé préventif
Logiquement, un système de climatisation centralisé dessert plusieurs pièces ; si des bactéries apparaissent dans une pièce, les autres seront contaminées. Au début de l’épidémie, la climatisation centralisée était la cible prioritaire de la prévention, contrairement à la climatisation individuelle.
Lorsqu'une personne infectée se trouve dans un lieu public, les gaz qu'elle expire sont aspirés par le système de climatisation. Cependant, la dose infectieuse dans l'air ambiant est réduite par le fonctionnement à grande vitesse des ventilateurs, le passage de plusieurs filtres, le traitement thermique et hygrométrique, et la dilution de l'air par de l'air frais. Même en présence d'aérosols à l'intérieur d'un bâtiment, le système de ventilation et de climatisation centralisé, desservant plusieurs pièces, limite fortement le risque de contamination croisée. À ce jour, aucun cas d'infection à grande échelle n'a été causé par la climatisation centralisée. En revanche, les systèmes de climatisation décentralisés, tels que les climatiseurs split, les ventilo-convecteurs et les systèmes VRV utilisés dans les restaurants, les bars, les bus et les lieux de divertissement, génèrent un flux d'air horizontal qui disperse les aérosols (Fig. 4).
Des cas d'infection groupée se sont produits de temps à autre dans certains endroits utilisant une climatisation décentralisée pendant l'épidémie, qui est également un lieu typique de propagation des nuages d'aérosols.
5) Distribution ou confinement uniforme du flux d'air
Le système de climatisation privilégie une distribution uniforme des paramètres de température et d'humidité. Théoriquement, l'air extérieur se mélange et se dilue constamment à l'air intérieur, le flux d'air est réparti uniformément, ce qui devrait entraîner une baisse de la concentration virale. Cependant, une analyse plus approfondie du processus de distribution révèle qu'il pourrait favoriser la propagation des agents pathogènes. C'est pourquoi la direction du flux d'air est cruciale : dans les secteurs médical, pharmaceutique et électronique, les espaces purifiés privilégient un flux d'air insufflé par le haut et refoulé par le bas. Ce système exploite pleinement le pouvoir de confinement du flux d'air, permettant à la pollution localisée de se déposer au plus vite et empêchant sa dispersion, réduisant ainsi considérablement le temps d'exposition. Le confinement du flux d'air est bien plus important que sa distribution uniforme. Un système de climatisation centralisé permet facilement d'obtenir ce flux d'air insufflé par le haut et refoulé par le bas, contrairement aux unités de climatisation décentralisées qui intègrent le traitement et la distribution de l'air.
6) Prévention de l'alimentation en air ou prévention des fuites
Une fois l'air intérieur pollué, et les climatiseurs qui diffusent cet air pollué à l'intérieur des bâtiments, cela déclenche une seconde pollution de l'air appelée pollution indirecte.
De toute évidence, la propagation de bactéries intérieures par le système de climatisation est extrêmement préoccupante. Sans compter que les virus ne peuvent pas se propager dans un système de climatisation centralisé ; même si c'était possible, la présence d'un filtre à air efficace aux bouches d'insufflation ou de reprise d'air limiterait considérablement leur propagation. Du point de vue de l'ingénierie de la purification de l'air, les incidents de pollution par fuite liés aux filtres et à leur installation dans les systèmes de construction et de réception actuels sont rares. Cependant, une augmentation incontrôlée du débit d'air frais, sans contrôle de la différence de pression, perturbe le gradient de pression dans la zone, permettant ainsi aux polluants (virus) de s'échapper directement et provoquant de fréquents épisodes de contamination (infections). Ce type de pollution, due aux fuites d'air, est appelé pollution directe ; elle est encore plus grave, car les fuites d'air désordonnées rendent la localisation de l'infection difficile à prévoir. C'est pourquoi les normes de construction hospitalière, tant nationales qu'internationales, n'exigent pas de filtres de haute performance aux bouches d'insufflation des services critiques, mais privilégient le contrôle du gradient de pression régional.
7) Fonctionnement intermittent ou fonctionnement continu
Par crainte de transmission du virus par le système de climatisation, son fonctionnement intermittent est souvent nécessaire. Concrètement, le climatiseur est arrêté après un certain temps de fonctionnement, puis une ventilation naturelle ou mécanique est mise en place. Il est recommandé de répéter cette opération 2 à 3 fois par jour pendant au moins 30 minutes. On sait que l'apport important d'air frais nuit au confort thermique intérieur, mais on ignore souvent que le confort créé par la climatisation peut également être considéré comme une mesure anti-épidémique. L'évolution de l'épidémie montre que la COVID-19 conserve une forte infectiosité, quelle que soit la température. L'activité virale atteint son niveau le plus bas à une température ambiante de 22 à 25 °C et une humidité relative de 50 à 60 % (Fig. 5).
L'entrée directe d'air frais puissant perturbe également l'équilibre des différences de pression entre les différents espaces, ce qui entraîne un flux d'air de fuite désordonné.
Par conséquent, tant que le système de climatisation est conforme, il doit non seulement fonctionner en continu, mais aussi être programmé pour démarrer à l'avance et retarder son arrêt. Un environnement stable et contrôlé est indispensable à la normalisation des mesures de prévention et de contrôle de l'épidémie.
Figure 5. Taux de survie du nouveau coronavirus en fonction de la température et de l'humidité.
8) Ajustement du retard ou prévention des limites
La régulation de la température et de l'humidité de l'espace est assurée par un capteur qui ajuste le système après que celui-ci a détecté un écart de température ou d'humidité ; ce processus est appelé ajustement différé.
Relativement parlant, le niveau de température et d'humidité est très élevé, la structure et les équipements de l'enceinte intérieure ont également une capacité thermique, de sorte que modifier la température intérieure de 1℃ nécessite une plus grande quantité d'énergie ou ne fluctue pas beaucoup.
Même si la température et l'humidité des climatiseurs de confort nécessitent un contrôle des écarts positifs et négatifs, le temps de réglage n'est généralement pas un problème. Cette caractéristique permet également aux climatiseurs de confort d'adopter une régulation du débit d'air variable.
Relativement parlant, le niveau de concentration de poussière est très faible ; avec un peu d'inattention, l'écart entre les particules pourrait être d'une douzaine, voire de plus d'une centaine.
Dès que la concentration de bactéries et de poussières dépasse la norme, des problèmes peuvent survenir. Les paramètres doivent être fixés en dessous des limites autorisées avant que des niveaux excessifs de bactéries et de poussières ne soient détectés.
Une intervention sera nécessaire si le seuil d'alerte est atteint. Le temps écoulé entre la correction de l'écart de concentration excessive de bactéries et de poussières et le retour à l'état initial est appelé auto-épuration dynamique de la pollution. Il s'agit d'un paramètre important pour la maîtrise d'un environnement contrôlé. Bien entendu, il est lié aux exigences de contrôle du niveau de risque du procédé.
9) Ventilation par les fenêtres ou maintien de la température intérieure
Aérer par les fenêtres est peut-être la méthode de prévention et de contrôle la plus économique et efficace, mais son effet est limité dans les grands espaces. La COVID-19 est une maladie bénigne et spontanément résolutive, pour laquelle il n'existe pas de traitement spécifique. L'immunité est le meilleur remède. Que ce soit en hiver ou en été, il est important de maintenir une température ambiante adéquate. Bien sûr, une certaine marge de manœuvre n'est pas nécessaire pour favoriser une meilleure aération. On peut la maintenir entre 16 °C et 28 °C, tant qu'elle ne nuit pas à l'immunité, car renforcer son système immunitaire pendant une épidémie est primordial. À un certain point, maintenir une température ambiante stable est plus important qu'ouvrir les fenêtres pour aérer.
En ce qui concerne les nuages d'aérosols, la direction variable du flux d'air peut parfois devenir la force motrice de leur propagation.
10) Mesure de coupure ou de prévention et de contrôle de la transmission
Quel est l'objectif des mesures prises par les systèmes de climatisation après l'épidémie ? S'agit-il de prendre en charge les patients atteints de COVID-19 en milieu hospitalier ? Ou de freiner la propagation du COVID-19 ?
Après l'épidémie, les mesures de prévention et de contrôle des systèmes de climatisation permettent d'éviter ou de réduire les risques de contamination croisée en cas d'apparition d'un cas isolé. Des mesures techniques peuvent être prises pour empêcher la colonisation, la reproduction et la transmission du virus. Ce dernier ne peut être introduit que par les patients et non par l'air extérieur, contrairement aux moisissures et aux bactéries présentes partout dans l'environnement.
Même si le système de climatisation dispose de mesures préventives strictes, dès qu'un cas de coronavirus ou un patient suspecté est confirmé, le site doit être fermé et les climatiseurs doivent être immédiatement éteints, un signalement rapide à l'agence locale de santé et de prévention des épidémies doit être effectué pour un traitement d'urgence, ainsi qu'un nettoyage et une désinfection approfondis.
Le recours à des mesures de prévention et de contrôle excessives, énergivores et coûteuses, est peu efficace. En résumé, quels sont les objectifs du système de climatisation après l'épidémie ? Quel est l'objectif du contrôle des bactéries ? Si la prévention et le contrôle du coronavirus demeurent l'objectif, le port du masque, la distanciation sociale et le lavage des mains en sont les prérequis. Ces gestes sont plus efficaces que toute autre mesure, même la plus radicale, du système de climatisation, à condition que chacun, y compris les personnes atteintes de la COVID-19, puisse les appliquer.
Si l'objectif est de prévenir et de contrôler les infections bactériennes croisées de manière générale, la norme GB 51039-2014 « Code de conception des bâtiments hospitaliers généraux » a été prise en compte lors de la préparation. Ainsi, dans les espaces publics, trois mesures courantes en milieu hospitalier peuvent être mises en œuvre : une ventilation adéquate, une alimentation en air par le haut et un retour d'air par le bas, ainsi qu'une filtration appropriée au niveau de la bouche de retour d'air. Ces mesures ont démontré leur efficacité, leur faible consommation d'énergie et leur fiabilité au fil des années. Si les conditions le permettent, l'utilisation de climatiseurs à différence de pression constante et à débit d'air neuf variable est envisageable.
3. Conclusion
Cet article suggère que les gouttelettes respiratoires et les contacts étroits constituent la principale voie de transmission de la COVID-19. Une infection par aérosol est possible en cas d'exposition prolongée dans un espace clos présentant une forte concentration d'aérosols, comme l'ont démontré près de 30 millions de cas d'infection durant l'épidémie. Le port du masque, la distanciation sociale et le lavage des mains sont reconnus comme les mesures les plus efficaces pour prévenir et contrôler l'épidémie.
La fréquence des infections groupées survenant dans un espace restreint est très probablement due à un nuage d'aérosols.
Les cas de super-transmission non identifiés peuvent s'expliquer de manière plausible par la théorie de la transmission par nuage d'aérosols. La simulation de cette transmission par la CFD est aisée, mais elle s'avère vaine sans un vaste réseau d'enquêtes épidémiologiques. Bien que l'incertitude et le caractère aléatoire de la transmission par nuage d'aérosols remettent en question les théories et les mesures traditionnelles de prévention et de contrôle des infections, il est possible de maîtriser cette transmission.
Le système de climatisation, en période post-épidémique, doit d'abord définir les objectifs des contre-mesures et des mesures de contrôle. Il convient d'éviter de fonder ces objectifs sur de simples conjectures logiques ou le bon sens.
En période post-épidémique, les systèmes de climatisation non médicaux peuvent adopter trois mesures couramment utilisées dans le contrôle des environnements médicaux : une ventilation adéquate, une distribution optimale du flux d’air et une filtration appropriée de l’air de retour. Ces mesures sont peu énergivores, peu coûteuses et facilement applicables. Des mesures de prévention et de contrôle excessives sont inutiles. En résumé, les mesures mises en œuvre pour les systèmes de climatisation en période post-épidémique doivent être conformes, appropriées et raisonnables.
Publié par Shen Jinming et Liu Yanmin dans la catégorie CVC
Date de publication : 14 octobre 2020








